神戸大学大学院保健学研究科の西村範行教授、大学院医学研究科の山本暢之助教、植村優特命助教、兵庫県立こども病院の小阪嘉之副院長、長谷川大一郎部長、石田敏章医長らの研究グループは、シスメックス株式会社との共同研究で、高リスク神経芽腫 (副腎や交感神経の細胞にできる固形腫瘍) 患者の治療効果の判定や再発・再増大の早期診断に有用な、治療後に残存する病変のモニタリング法を開発しました。今後、治療後に残存する病変に基づいた治療法の開発、神経芽腫患者の予後改善に繋がると期待されます。
この研究成果は、12月11日に、学術雑誌「Journal of Molecular Diagnostics」に掲載されました。
ポイント
- 高リスク神経芽腫患者の治療効果の維持や長期生存には、治療後に残存する病変の消失・不活化が重要と考えられているが、その変動を把握することは困難だった。
- 本研究では、神経芽腫細胞で高発現する7種類のマーカーをデジタルPCR※1で定量することによって、治療後に残存する病変のモニタリング法を開発した。
- 本モニタリング法によって、高リスク神経芽腫患者の治療後に残存する病変の変動を正確に把握し、再発・再増大を予測することができるようになった。
- 今後、本モニタリング法の結果に基づいて高リスク神経芽腫患者を層別化することが可能になり、新しい治療法の開発、患者の予後改善に繋がると期待される。
研究の背景
高リスク神経芽腫患者では、その半数以上に再発・再増大が見られ、長期生存割合もいまだに40%台に過ぎません。治療効果の維持や長期生存には、治療後に残存する病変の消失・不活化が重要だと考えられ、これまでに多数のモニタリング法が報告されています。
これまでのモニタリング法は、がん幹細胞とそれ以外の非がん幹細胞の両者を含む神経芽腫細胞で高発現する数種類のマーカーをリアルタイムPCR※2で定量することによって、治療後に残存する病変を評価していました。
本研究では、より正確に病変を把握するため、神経芽腫細胞で高発現するマーカーの中から、特に再発・再増大の源となるがん幹細胞で高発現する7種類のマーカーを選び、その定量には、リアルタイムPCRより高感度で再現性の高いデジタルPCRを用いました。
研究の内容
これまで我々のグループでは、神経芽腫の再発・再増大の源となるがん幹細胞で高発現する11種類のマーカーをリアルタイムPCRで定量することによって、高リスク神経芽腫患者の治療後に残存する病変をモニタリングしてきましたが、その変動を正確に把握することは困難でした。そこで本研究では、リアルタイムPCRより高感度で再現性の高いデジタルPCRを用いて、治療後に残存する病変の評価法の検討を行いました。
高リスク神経芽腫患者の骨髄208検体、末梢血67検体、健常成人コントロールの骨髄103検体、末梢血107検体において、神経芽腫の再発・再増大の源となるがん幹細胞で高発現する11種類のマーカーから選んだ7種類のマーカーの発現量をデジタルPCRで定量しました。
デジタルPCRで定量した7種類のマーカー全てを組み合わせた発現量は、各々のマーカーの発現量よりも、正確に高リスク神経芽腫の診断をすることが出来ました。この7種類のマーカーの発現量は、高リスク神経芽腫患者における腫瘍量を反映して、病期 (寛解期、安定期、進行期) および検体採取時期 (診断時、治療中、治療後、再発時) に応じて変動しました。
高リスク神経芽腫患者の治療後の骨髄73検体におけるこの7種類のマーカーの発現量は、再発・再増大した患者17検体では、再発・再増大しなかった患者56検体に比べて有意に高い値を示しました。同じ73検体を用いて、デジタルPCRとリアルタイムPCRを比較すると、デジタルPCRで定量した7種類のマーカーの発現量は、リアルタイムPCRよりも正確に再発・再増大を予測できました。
以上の結果から、7種類のマーカーをデジタルPCRで定量する本モニタリング法は、高リスク神経芽腫患者の治療後に残存する病変の変動を把握し、再発・再増大を予測するのに有用だと考えられます。
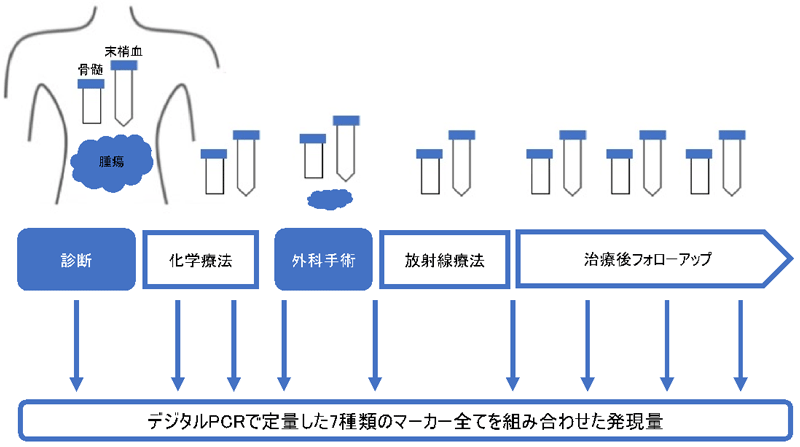
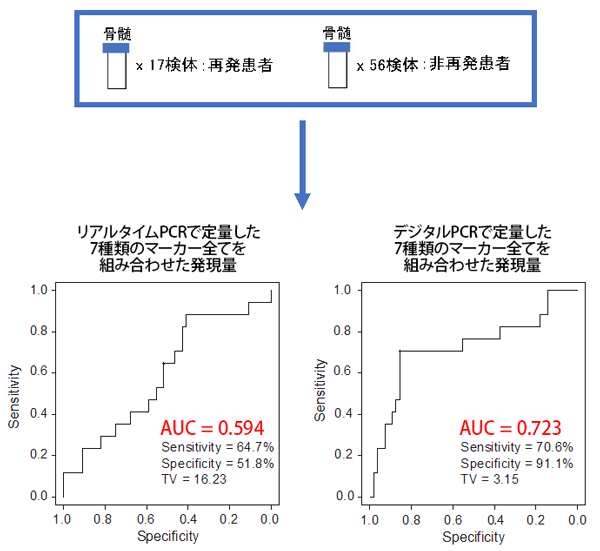
AUC※3が1に近いほど検査の予測能・診断能が高い。
今後の展開
本研究成果は、高リスク神経芽腫患者の治療後に残存する病変の変動を正確に把握できることを示唆しています。今後、多施設の前向きな研究で検証され、本モニタリング法の結果に基づいて高リスク神経芽腫患者を層別化する新しい治療法の開発や、高リスク神経芽腫患者の予後改善に繋がることが期待されます。
用語解説
- ※1 デジタルPCR (ddPCR)
- サンプルを多数の微小区画に分割し、それぞれの微小区画で個別に反応を行うPCR技術です。リアルタイムPCRと比較して、1) 感度の高い (より微量な核酸を定量できる)、2) 再現性の高い (検量線を用いない絶対定量が可能、PCRの増幅効率の影響を受けにくい) 反応を行えます。第3世代PCRとも呼ばれます。
- ※2 リアルタイムPCR (qPCR)
- 増幅産物の増加をリアルタイムでモニタリングして解析するPCR技術です。第2世代PCRとも呼ばれます。
- ※3 AUC
- 検査の精度の評価や従来の検査と新しい検査の比較に用いるROC (Receiver Operating Characteristic、受信者動作特性) 曲線を作成した時に、グラフの曲線より下の部分の面積をAUC (Area Under the Curve) と言います。AUCは0から1までの値をとり、値が1に近いほど検査の予測能・診断能が高いと判断できます。
論文情報
- タイトル
- "Level of seven neuroblastoma-associated mRNAs detected by droplet digital PCR is associated with tumor relapse/regrowth of high-risk neuroblastoma patients"
- DOI
- 10.1016/j.jmoldx.2019.10.012
- 著者
- Khin Kyae Mon Thwin, Toshiaki Ishida, Suguru Uemura, Nobuyuki Yamamoto, Kyaw San Lin, Akihiro Tamura, Aiko Kozaki, Atsuro Saito, Kenji Kishimoto, Takeshi Mori, Daiichiro Hasegawa, Yoshiyuki Kosaka, Nanako Nino, Satoru Takafuji, Kazumoto Iijima, and Noriyuki Nishimura
- 掲載誌
- Journal of Molecular Diagnostics