神戸大学大学院保健学研究科博士課程前期課程2年生の大西玲於 (指導教官:重村克巳 准教授) らと神戸常盤大学保健科学部の大澤佳代教授、台北医学大学のFang Shiuh-Bin准教授らの研究グループは、インドネシアの尿路感染症患者より分離された、βラクタム系抗菌薬※1の効果が乏しい基質拡張型βラクタマーゼ (ESBL) ※2産生肺炎桿菌の解析において、染色体変異が主な原因となってキノロン系抗菌薬※3にも耐性を示していることを発見しました。今後、インドネシアでの抗菌薬の適正使用の推奨や、染色体変異をターゲットとした抗菌薬の開発による臨床への応用が期待されます。
この研究成果は、7月25日に、Pathogens and Diseaseにおいてオンライン公開されました。
ポイント
- インドネシアのβラクタム系抗菌薬の効果が乏しいESBL産生肺炎桿菌においては、キノロン系抗菌薬にも耐性を示す株が顕著に多かった。
- キノロン系抗菌薬に耐性を示す仕組みとして、染色体変異の影響が大きかった。
研究の背景
近年、薬剤の効果が乏しい細菌、薬剤耐性菌が世界中で問題となっています。尿路感染症や肺炎の原因菌となる肺炎桿菌には、基質拡張型βラクタマーゼ (ESBL) という、薬剤を分解する酵素を産生することにより、βラクタム系抗菌薬に耐性を示す菌が多いと報告されています。またESBL産生肺炎桿菌は、βラクタム系とは異なる系統の薬剤であるキノロン系抗菌薬に対しても耐性を示すことが多く、そのメカニズムについてはこれまでも調査が行われてきました。
キノロン系抗菌薬に耐性を示す仕組みは主に二つ知られています。一つ目が染色体上のgyrAとparCという遺伝子の特定の箇所における変異 (QRDR変異:図1A) により、薬の作用に関連するタンパクを変異させることです。二つ目がキノロン耐性に関わる遺伝子 (PMQR遺伝子:図1B) の保有です。このPMQR遺伝子は、プラスミドというDNAを介して菌種間での受け渡しが行われるため、保有率の増加が指摘されています。
インドネシアの肺炎桿菌は、キノロン系抗菌薬への耐性菌の検出が他国より顕著に高いと報告されていますが、ESBL産生株におけるキノロン耐性の実態は十分に調査されていません。そこで本研究ではインドネシアのESBL産生肺炎桿菌を対象にキノロン系抗菌薬の効果とその耐性機構を調査しました。
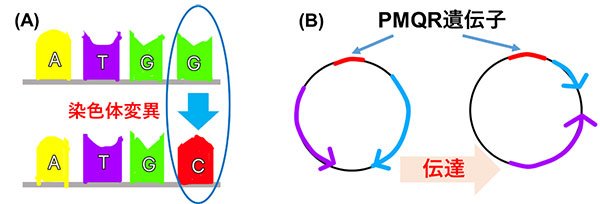
(A) QRDR変異、(B) PMQR遺伝子
研究の内容
2015年にインドネシアで尿路感染症患者から分離されたESBL産生肺炎桿菌105株を対象として、キノロン系抗菌薬の効果の有無と、染色体変異や耐性遺伝子の存在を調査しました。ナリジクス酸、シプロフロキサシン、レボフロキサシンというキノロン系に属する3種類の抗菌薬の効果を判定したところ、それぞれ68株 (64.8%)、87株 (82.9%)、73株 (69.5%)の株で効果がみられませんでした (耐性でした)。特にシプロフロキサシンへの耐性率は、マレーシアの研究における37%、台湾の研究における52.8 %など、近隣諸国の研究結果と比較しても高く、警戒すべき状況であるといえます。
対象株のgyrA、parCという遺伝子における変異を確認したところ、gyrAで52株 (49.5%)、parCで64株 (61.0%) がキノロン耐性に関連のある染色体変異 (QRDR変異) をおこしていることが分かりました (図2)。
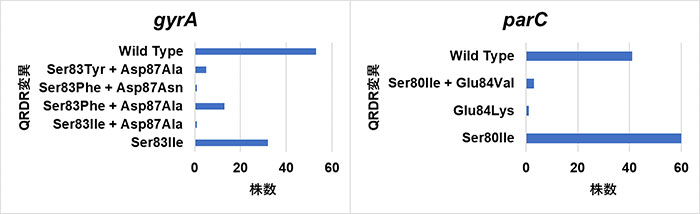
*○○83△△:83番目のタンパクが○○から△△に変異していることを表す。
Wild Type:変異なし、Ser:セリン、 Ile:イソロイシン、Asp:アスパラギン酸、Ala:アラニン、 Phe:フェニルアラニン、 Asn:アスパラギン、Tyr:チロシン、 Glu:グルタミン酸、 Lys:リジン、Val:バリン。
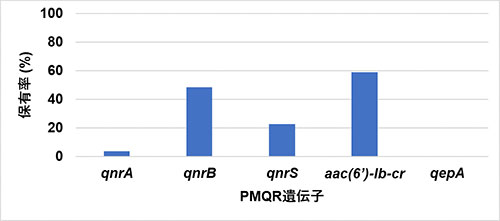
また、5種類のキノロン耐性遺伝子の保有状況を調査したところ、105株中89株 (84.8%) がいずれか1種類以上の遺伝子を保有していました。特にqnrBとaac(6’)-Ib-crという耐性遺伝子は多くの株で検出されました (図3)。
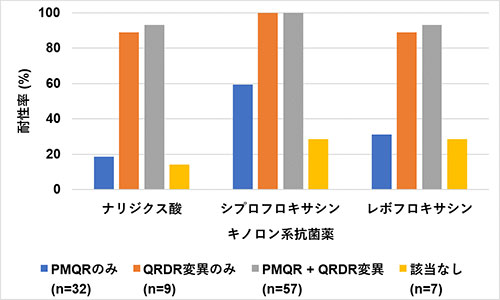
染色体変異と耐性遺伝子のどちらがキノロン系抗菌薬への耐性により大きな影響を与えているのかを検討しました (図4)。結果として、染色体変異 (QRDR変異) をもつ群 (図中オレンジ色、灰色) では、耐性遺伝子 (PMQR遺伝子) しか持たない群 (図中青色) よりも耐性率が有意に高いことが分かりました。
以上の結果より、インドネシアのESBL産生肺炎桿菌におけるキノロン系抗菌薬への耐性率は高く、その主な原因は染色体変異 (QRDR変異) であることが示されました。
今後の展開
薬剤耐性菌が増加する最も大きな原因は、不適切な抗菌薬の投与です。むやみに多くの種類の細菌に効果のある薬剤を使うことや、不十分な量や期間の投薬は、耐性菌が増殖しやすい環境を作ります。そのため、現状の薬剤耐性の状況を正確に把握し、それに応じた治療薬を選択することが、耐性菌対策において最も重要とされています。インドネシアにおいては薬剤耐性菌の検出状況の把握や、適切に抗菌薬が使用されているかを監視するといった活動が、日本と比較するとあまり活発ではなく、今後の課題となっています。
本研究の結果は、インドネシアのESBL産生肺炎桿菌に対してはキノロン系抗菌薬の効果が著しく乏しいことを報告しており、今後の臨床現場におけるキノロン系抗菌薬の適正使用への啓発となることが期待されます。
また本研究では、キノロン耐性の仕組みとして、耐性遺伝子よりも染色体変異の方が、薬剤耐性への影響が大きいことを示しました。今後、染色体変異をターゲットとした検出キットや治療薬の開発など、臨床現場への貢献が期待できます。
用語解説
- ※1 βラクタム系抗菌薬
- 分子中にβラクタム環を持ち、細胞壁の合成を阻害することで殺菌的に働く抗菌薬。多くの種類の細菌に効果があるため、治療薬として選択されることが多い。有効な細菌の種類の多さに応じてペニシリン系、セファロスポリン系、カルバペネム系などとさらに細分化されている。
- ※2 基質拡張型βラクタマーゼ (ESBL)
- βラクタム系抗菌薬を分解する酵素。これを産生する細菌はペニシリン系やセファロスポリン系の効果が乏しい。
- ※3 キノロン系抗菌薬
- DNAの複製を阻害することで殺菌的に働く抗菌薬。多くの種類の細菌に効果があるため、治療薬として選択されやすい。本研究で効果を判定したナリジクス酸、シプロフロキサシン、レボフロキサシンはいずれもキノロン系抗菌薬である。
謝辞
本研究は、下記の助成を受けて実施したものです。
- JSPS科研費:21K10423、22K09525
論文情報
- タイトル
- “Impact on quinolone resistance of plasmid-mediated quinolone resistance gene and mutations in quinolone resistance-determining regions in extended spectrum beta lactamase-producing Klebsiella pneumoniae isolated from urinary tract infection patients”
- DOI
- 10.1093/femspd/ftac030
- 著者
- Reo Onishi, Katsumi Shigemura, Kayo Osawa, Young-Min Yang, Koki Maeda, Hiroshi Tanimoto, Mitsuki Kado, Shiuh-Bin Fang, Shian-Ying Sung, Takayuki Miyara and Masato Fujisawa
- 掲載誌
- Pathogens and Disease