新型コロナウイルスの感染症法上の分類が5月8日、季節性インフルエンザなどと同じ「5類」に引き下げられた。2020年1月に国内で最初の感染者が確認されてから約3年4か月。新型コロナウイルス対応は、「有事」から「平時」の状態へと移ったことになる。3年超に及ぶコロナ禍の教訓とは何だったのか。「5類」への移行で何が変わり、どのような課題が残されているのか。医学研究科附属感染症センターの森康子教授(臨床ウイルス学)に聞いた。

世界保健機関(WHO)も5月5日、緊急事態宣言を解除し、パンデミック(世界的大流行)は一区切りを迎えたようにみえます。感染症分野の専門家として、3年あまりのコロナ禍の教訓をどう捉えていますか。
森教授:
人類が今までに遭遇したことがなく、特に空気感染(飛沫感染)によって広がるウイルス感染症は、このようなパンデミックを引き起こす、ということを再認識させられました。感染症の専門家として分かっていたつもりですが、あらためて思い知らされました。2019年12月に中国で最初の発症例が報告されたときは、このウイルスがこれほどまでに世界中に拡大し、多数の死者や重症者を出すということを多くの研究者が予測することはできませんでした。
一方で、ワクチンが比較的早く実用化されたことは幸いでした。一般的に、ワクチンは安全性を重視し、承認までに何年もかかります。しかし、新型コロナウイルスの場合、人々が生きるか死ぬかという状況下で、いわば“戦時のワクチン”開発でした。ワクチンに応用できる「メッセンジャーRNA」の研究がすでに進んでいたことから、それを活用し、欧米が素早く実用化に動き出したことは大きかったと思います。こうした海外の動きは、今後の新たなパンデミックに備えるためにも日本が学んでおくべき教訓でしょう。
「終わったこと」と捉えず、教訓を次に生かす
日本の新型コロナウイルス対応をどう評価しますか。
森教授:
今回の「5類移行」についていえば、政府は決断の時期を早めてもよかったのではないかと思います。海外の状況をみると、もう少し早く社会経済活動を動かしていくことを考えるべきだったかもしれません。ただ、新型コロナウイルスへの対応はすべてが初めてで、やってみなければ分からないことばかりでした。大切なのは、「終わったこと」と捉えず、教訓を次に生かすことだと思います。
たとえば、対応をスムーズにするには、感染動向のデータ把握、情報発信や医療機関との連携などさまざまな面で、デジタル化をもっと進めていく必要があるのではないでしょうか。
5類への移行で特に大きく変わることは何でしょうか。
森教授:
これまでより多くの医療機関を受診できるようになるという点は大きいと思います。急には変わらないかもしれませんが、飲食店なども通常の営業ができるようになり、人々の生活も自由になっていくでしょう。
しかし、高齢者をはじめ、重症化リスクの高い人々を守るという意識は不可欠です。5類に移行してもウイルスがなくなるわけではなく、一人ひとりの自覚がさらに重要になります。費用はかかりますが、個人で検査キットやパルスオキシメーターを準備しておくこと、症状が続く場合は外出を控えたり、マスクを着用すること。重症化リスクの高い人は早めに受診すること。そうした点を意識しておくことが必要です。
「有事」から「平時」のワクチンへの切り替えを
5類移行にともない、国が行ってきた感染者数の「全数把握」が終了しました。今後は週1回、指定医療機関からの報告をもとに発表する「定点把握」になりますが、感染動向をタイムリーにつかむことが難しくなりませんか。
森教授:
これまでと比べて状況把握がやや遅くなるということはあるかもしれませんが、季節性インフルエンザも「定点把握」で動向をつかんでいるのは同じです。重要なのは、感染者数が増えてきた場合に素早く対応できるよう、国や自治体が新型コロナウイルス感染症のサーベイ(調査)をしっかりと継続していくことです。そうすることで、新たな変異株も早く見つけ出すことができます。もちろん、わたしたち研究者も調査を続けていきます。
| 主な感染症 | |
|---|---|
| 1類 | エボラ出血熱、ペスト |
| 2類 | 結核、SARS |
| 3類 | コレラ、細菌性赤痢、腸チフス |
| 4類 | 狂犬病、マラリア |
| 5類 | 季節性インフルエンザ、梅毒 |
国は、ワクチンの定期接種化も検討していくようです。この点についてはどう考えますか。
森教授:
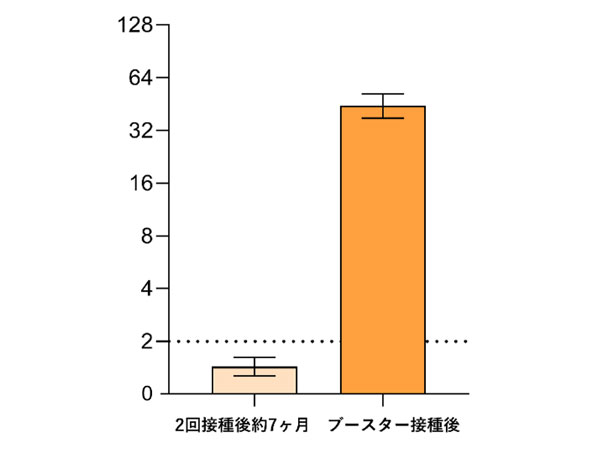
わたしたちは、昨年、兵庫県と連携して、ワクチンの3回目接種がオミクロン株に有効だという研究結果を発表し、3回目、4回目の接種を推奨してきました。ワクチン接種が進んだことで、多くの人に免疫ができ、感染拡大を抑えられている現状があります。
一方で、「平時」となった今、これまでと同じワクチンを使用し、接種し続けることには疑問があります。感染拡大が続いているときは、発熱などの副反応が出たとしても、ウイルスを退治することが最優先でした。しかしワクチンは本来、副反応がほとんどないものである必要があり、今後はそのようなワクチンを開発していかなければなりません。それは、感染状況が落ち着いた今だからこそ、取り組めることです。
現行のワクチン接種の継続については、今後議論されるべき点であり、そのための新型コロナウイルス感染症動向調査も継続的に必要でしょう。
「先回り研究」がカギになる
近い将来、別のウイルスによるパンデミックが起こることも想定しておくべきですか。

森教授:
今回のコロナ禍で、人類が感染したことのないウイルスが世の中に数多く存在するということを、わたしたちは再認識させられました。数年後か、100年後か、時期は分かりませんが、新たなパンデミックは再び起きるでしょう。
最近、「先回り研究」というキーワードがよく使われるようになってきました。新型コロナウイルスはコウモリ由来であるともいわれていますが、次に出てくるかもしれない新たな病原体を見つけ、「先回り」して感染症対策を考えていく研究です。新たなパンデミックに備えるためには、こうした手法が重要になってくると思います。AMED(国立研究開発法人・日本医療研究開発機構)の支援によりアジア・アフリカに複数の感染症研究拠点が設置されており、感染症のサーベイが行われています。新たな感染症発生をいち早く察知できればパンデミックを防ぐこともできると思われます。神戸大学もインドネシアに感染症研究拠点を設置しており、今後もサーベイを継続していきます。
政府は今年秋、内閣感染症危機管理統括庁を新設し、2025年度以降、米国疾病対策センター(CDC)にならって日本版CDCも設置する方針です。こうした組織は有効に機能するでしょうか。
森教授:
世界中の感染症情報を素早く把握し、発信していくシステム構築の強化が欠かせないでしょう。自治体もその情報を受け、各地域の動向を速やかに国に報告する体制をつくる必要があります。いち早く状況を取りまとめることができれば、感染が拡大する前の封じ込めも可能になります。こうしたシステムはもちろん、研究機関や医療機関との連携が欠かせません。
新型コロナウイルス感染症の情報発信で、わたしたちは兵庫県と連携し、知事会見での説明、ユーチューブを使った発信などを行ってきました。県からは研究費の支援もいただきました。自治体との連携により、その研究成果をタイムリーに発信するという取り組みは大変ありがたく、他府県の研究者からも注目されました。この経験を生かし、今後も自治体との連携を重視しながら研究成果を発信していくことができればと考えています。
森康子 教授 略歴
| 1998年3月 | 大阪大学大学院医学系研究科 博士課程修了 |
| 2001年10月 | 大阪大学大学院医学系研究科 助手 |
| 2003年6月 | 大阪大学大学院医学系研究科 助教授 |
| 2005年4月 | 独立行政法人医薬基盤研究所 チーフプロジェクトリーダー |
| 2008年4月 | 神戸大学大学院医学研究科 教授 |